Unidad de Embarazo de Alto Riesgo
Esta Unidad está pensada para el seguimiento de la mujer y su hijo en situaciones especiales durante el embarazo, que requieran una atención exhaustiva y multidisciplinar, ofreciendo los mejores cuidados prenatales y neonatales posibles.
Situaciones Especiales
Existen una serie de condiciones que incrementan la posibilidad de resultados obstétricos desfavorables, como la edad materna, la presencia de enfermedades maternas previas o coincidentes con el embarazo, los antecedentes reproductivos, etc., y que requieren una vigilancia estrecha por profesionales especializados.
Varios ejemplos de estas situaciones son:
- Gestante diabética.
- Retraso de crecimiento intraterino.
- Patología de líquido amniótico.
- Gestación múltiple.
- Patología médica materna.
EMBARAZO DE ALTO RIESGO
Equipo Multidisciplinar
GESTANTE DIABÉTICA
La diabetes mellitus (DM) constituye la alteración metabólica que más frecuentemente se asocia al embarazo afectando al pronóstico de la madre y al de su futuro hijo. Aproximadamente un 1% de todas las mujeres embarazadas presenta DM pregestacional (DMPG) y hasta un 12% de los casos, dependiendo de la estrategia diagnóstica empleada, presentará diabetes gestacional (DMG) en el transcurso del embarazo.
Como particularidades en el seguimiento del embarazo de las gestantes diabéticas se realizará una ecocardiografía fetal funcional en la semana 28, derivándola a la Unidad de medicina fetal.
Además, se hará especial hincapié en el control del crecimiento a partir de la semana 24-28 de gestación.
La diabetes mellitus durante el embarazo es un factor de riesgo para el desarrollo de complicaciones:
La diabetes mellitus durante el embarazo es un factor de riesgo para el desarrollo de complicaciones:
- Infecciones urinarias
- Candidiasis vaginal
- Polihidramnios
- Estados hipertensivos del embarazo
- APP / Prematuridad.
- Malformaciones Abortos
- CIR (vasculopatía ) Macrosomía
- RPBF ante o intraparto Miocardiopatía hipertrófica
- Inmadurez fetal (síndrome de distrés respiratorio, o alteraciones metabólicas)
- Deterioro del control metabólico (Cetoacidosis, Hipoglucemia).
- Inicio-progresión de complicaciones vasculares (retinopatía, nefropatía, neuropatía, enfermedad coronaria…)
CRECIMIENTO INTRAUTERINO RESTRINGIDO (CIR)
La restricción del crecimiento intrauterino estrictamente, es el defecto en el adecuado desarrollo de todo el potencial intrínseco de crecimiento del feto. El CIR causado por una insuficiencia placentaria se asocia aresultados perinatales adversos, y se ha descrito como responsable de la mortalidad en el 50% de los fetos pretérminos y en el 20% a término.
Desde el diagnóstico se hará el seguimiento conjunto con la Unidad de medicina fetal para un control seriado con ecografía-doppler.
ENFERMEDADES HIPERTENSIVAS DEL EMBARAZO
El diagnóstico de hipertensión en el embarazo se realiza cuando en dos o más tomas separadas por 6 horas, la paciente presenta una TA sistólica ≥ 140 mmHg y/o una TA diastólica ≥ 90 mmHg.
Hipertensión Crónica
Se define como una hipertensión presente antes del inicio del embarazo o que se diagnostica antes de la semana 20 de gestación. La hipertensión diagnosticada después de la semana 20, pero que persiste a las 12 semanas tras el parto, se clasifica también como hipertensión crónica.
Preeclampsia
Se define como una hipertensión que aparece después de las 20 semanas de gestación y se acompaña de proteinuria. La eclampsia es la aparición en una gestante con preeclampsia, de convulsiones tipo gran mal no atribuibles a otras causas.
Preeclampsia sobreañadida a Hipertensión Crónica
La preeclampsia sobreañadida a una hipertensión crónica comporta un empeoramiento del pronóstico materno-fetal. El diagnóstico es difícil y se debe sospechar siempre ante la aparición de uno o más de los signos o síntomas de afectación multiorgánica.
Hipertensión Gestacional
Se define como la aparición de hipertensión sin proteinuria después de las 20 semanas de gestación.
La preeclampsia grave y la eclampsia son situaciones que aumentan la morbimortalidad materna y fetal, por lo que precisan de exhaustivos controles y requieren a veces intervención urgente del obstetra. De cara a disminuir la incidencia de esta patología, el único tratamiento reconocido cómo útil, es la administración desde etapas precoces del embarazo de aspirina a bajas dosis en gestantes de riesgo.
La Unidad de medicina fetal dispone de una estrategia de cribado para seleccionar la población de riesgo.
PATOLOGÍA DE LÍQUIDO AMNIÓTICO
Se define OLIGOAMNIOS como un volumen de líquido amniótico disminuido y se objetiva por una columna <2 cm medida por ecografía. Se asocia a diversas patologías obstétricas como retraso del crecimiento intrauterino, enfermedades genéticas, etc.
Se define POLIHIDRAMNIOS como un volumen de líquido amniótico aumentado y se objetiva por una columna >8 cm medida por ecografía. Se asocia igualmente a patología obstétrica como diabetes gestacional, cuadros malformativos fetales, etc.
AMENAZA DE PARTO PREMATURO
La prematuridad es una de las principales causas de morbimortalidad neonatal y es responsable de un alto porcentaje de secuelas infantiles, sobre todo en edades de gestación muy precoces. En España, la tasa de prematuridad es del 9,5% del total de nacimientos. El parto pretérmino se define como aquel que ocurre antes de la semana 37 de gestación. Su etiología es compleja y multifactorial, en la que pueden intervenir de forma simultánea factores inflamatorios, isquémicos, inmunológicos, mecánicos y hormonales.
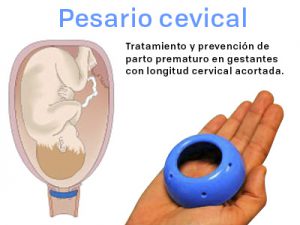
La amenaza de parto pretérmino (APP) es el proceso clínico sintomático que sin tratamiento, o cuando éste fracasa, puede conducir a un parto pretérmino. Para la identificación de población de riesgo en la ecografía morfológica de segundo trimestre se realiza de forma sistemática la medición de la longitud cervical. Como estrategia de prevención en pacientes de riesgo se dispone de medidas farmacológicas y dispositivos como el pesario de Arabin.
GESTACIÓN MÚLTIPLE
La incidencia de gestación múltiple ha aumentado considerablemente sobretodo como resultado del elevado uso de técnicas de reproducción asistida (24% resultan en gestación múltiple). Este aumento supone unamayor morbi-mortalidad fetal e infantil siendo 5 veces más probable la incidencia de feto muerto intraútero (12.3/1000 en gestación doble, 31.1/1000 en triples) y 7 veces mayor el riesgo de muerte neonatal por prematuridad. El 50% de los casos tiene un parto prematuro, el 10% de estos antes de la semana 32.
La periodicidad de las visitas y controles ecográficos dependerán de la corionicidad.
Todas las gestaciones gemelares independientemente de la corionicidad deberán ser considerada una gestación de Alto Riesgo Obstétrico.
En caso de sospecha de patología fetal en cualquier momento de la gestación se derivará a la Unidad de Medicina fetal.
PATOLOGÍA MÉDICA MATERNA
Existen numerosas patologías médicas maternas que tienen repercusión sobre la gestación, así como el propio embarazo puede modificar el curso clínico de las mismas. Por ello desde la unidad de alto riesgo obstétrico se realiza el seguimiento conjunto con diversos especialistas (endocrinólogos, médicos internistas, cardiólogos, nefrólogos, urólogos, etc.).

